“L’endroit du foie où on a constaté la métastase était difficilement accessible”, Emile Boucqueau, spécialiste du foie
“J’ai des vaisseaux sanguins très fins. Les chirurgiens avaient peur de ne pas pouvoir opérer”, Francesca Nembrini, spécialiste du rein.
“Ils m’ont dit que j’avais de nombreux kystes et qu’ils ne pouvaient rien faire. Alors j’ai attendu”, dit Teresa Oliveira, une patiente portugaise souffrant d’une maladie hépatique.
“Ma maladie a démarré en 2004. Le premier symptôme était une hypertension très importante”, explique Paolo Beretta, un patient italien souffrant d’une maladie rénale.
Aujourd’hui pour combattre ces maladies très sérieuses, les médecins peuvent compter sur la physiologie virtuelle et le nouvel espoir qu’elle peut offrir aux patients.
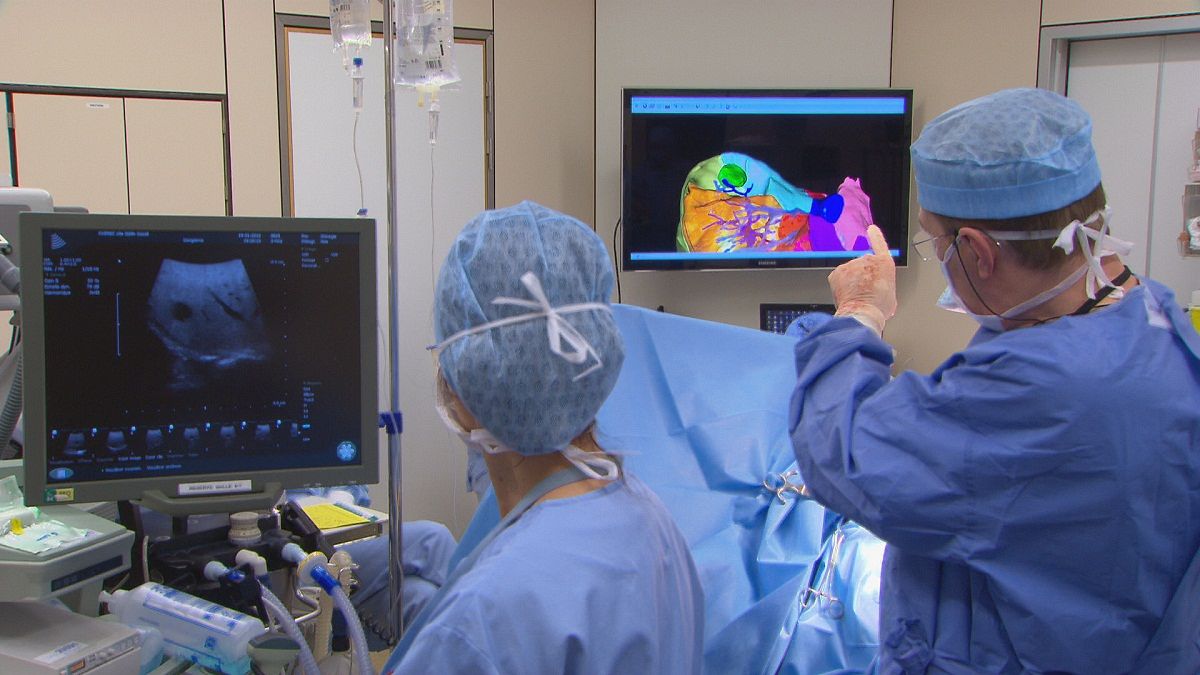
Dans cet hôpital de Bruxelles, ces chirurgiens se préparent à extraire une tumeur dans un foie.
Un modèle en trois dimensions permet aux médecins de mieux visualiser la tumeur elle-même : c’est le point vert autour des vaisseaux sanguins.
“Les images nous permettent d’anticiper la manière donc le sang arrive vers la tumeur et en ressort. Et donc l’objectif est de planifier exactement la région du foie qui va être enlevé pour éliminer le cancer, tout en préservant un maximum de tissu sain”, dit Jean-Jacques Houben, Professeur en chirurgie digestive.
Et d’ajouter : “On est beaucoup plus précis. Un peu comme un GPS en voiture, qui permet d’arriver précisément à l’endroit, en connaissant à l’avance les coordonnées”.
Ces modèles 3D sont le résultat d’un projet de recherche européen qui vise à développer les outils virtuels pour améliorer l’approche de la chirurgie dans les pathologies hépatiques.
La technologie a été développée à Strasbourg en France.
Cette régie audiovisuelle appartient à un hôpital centré sur la recherche.
Des images “live” de l’opération chirurgicale sont mixées avec le modèle 3D du foie du patient.
Les images mixées sont retransmises en direct dans le bloc opératoire.
“Le chirurgien sait exactement où il va, alors que normalement les organes humains ne sont pas transparents. Il voit derrière la surface des organes la position des vaisseaux sanguins et des tumeurs. Donc il y a plus de sécurité dans le geste”, dit Luc Soler, le coordinateur du projet Passport.
Ces modèles 3D permettent aussi aux chirurgiens de s’entraîner virtuellement.
Ils permettent aussi de s’assurer si la chirurgie est sans risque. Ce qui selon les chercheurs, permet de sauver des vies.
Luc Soler explique : “Dans le passé les anatomistes disaient qu’il y a 8 régions principales dans le foie. Il était acquis que quand il y avait une tumeur dans une de ces régions, il fallait la retirer complètement. Et à cause de cette erreur, on devait enlever souvent trop de foie et de coup on disait: ‘on ne peut pas opérer le patient, sinon, il va décéder d’une insuffisance hépatique’.
Mais en réalité nous avons constaté que chaque patient a un nombre variable de ces morceaux de foie. Et avec ce logiciel, nous avons l’anatomie propre et personnalisée de chaque patient. Et du coup, on s’est rendu compte qu’on pouvait opérer des patients qui avant semblaient inopérables”.
C‘était le cas pour cette patiente à Bruxelles.
Teresa est atteinte d’une maladie génétique qui provoque de kystes sur son foie.
Les modèles 3D personnalisés ont rendu possible des opérations chirurgicales. Les modèles sont toujours utilisés pour les contrôles de routine.
“Avec ces modèles, les docteurs ont pu confirmer que mon foie était couvert de kystes. Ils m’ont dit que si je ne me faisais pas opérer il faudrait envisager une transplantation”, dit Teresa.
Jean-Jacques Houben lui explique : “Alors, vous voyez ceci c’est pratiquement une vascularisation du foie sain. Le foie ici fonctionne. Et d´ailleurs, cette partie-ci qu’on voit très bien a pratiquement doublé de volume depuis qu’on a supprimé les kystes qui compriment les vaisseaux”.
“Et avant vous ne pouviez pas voir tout ça ?”, demande Teresa.
“Alors avant, c‘était très difficile de voir tout ça par laparoscopie, et on allait toujours un peu à la découverte. Mais ici le chirurgien a une vision du système vasculaire du foie qui est beaucoup plus précise puisque elle est en trois dimensions”, répond Jean-Jacques Houben.
Plus au sud, un autre problème de santé lié à un organe tout aussi important, le rein.
Francesca et Paolo se sont rencontrés à l’unité de néphrologie de Bergame.
Ils souffrent de pathologies rénales très sérieuses. Tout deux ont besoin d’hémodialyse pour nettoyer leur sang.
“J’ai commencé à aller à l’hôpital 3 jours par semaine, pour quatre heures d’hémodialyse chaque jour. Il y a trois mois j’ai changé de régime médical. Maintenant je viens trois nuits par semaines avec à chaque fois 8 heures de dialyse”, explique Francesca.
Pour l’hémodialyse il faut préparer le bras du patient pour permettre un accès vasculaire. Une opération qui n’est pas aussi simple qu’on puisse le penser.
Paolo enchaîne : “Mon frère et moi-même avons des veines trop petites, trop fines. Elles sont difficiles à isoler pour connecter la fistule qui est reliée à l‘équipement de dialyse. C’est ce que l’on appelle l‘équipement vasculaire. Mais j’ai eu de la chance, une seule opération a permis de mettre en place un bon accès vasculaire. Mon frère a eu besoin de trois opérations pour avoir un bon accès vasculaire”.
Pour que l’hémodialyse soit efficace, le flux sanguin du patient doit atteindre un certain niveau.
La préparation traditionnelle se fait à partir d’examens cliniques et d‘échographies. Mais cela ne garanti pas toujours le succès pour un bon accès vasculaire.
“Un accès vasculaire qui ne permet de fournir au moins 300 millilitres de sang par secondes est inefficace. Cela n’est pas suffisant pour une hémodialyse. Et donc si ce flux ne peut pas être atteint, il faut intervenir de nouveau, que ce soit d’une manière clinique, chirurgicale ou pharmacologique. Nous devons nous assurer que les patients ont un accès vasculaire performant”, dit le néphrologue Stefano Rota.
Des scientifiques se sont pressé au chevet de patients et des médecins.
Ils ont développé un modèle sur ordinateur qui permet de prédire le flux sanguin du patient avant l’hémodialyse.
Ce système peut même dire qu’elle partie du bras peut fournir le meilleur flux et la manière dont le flux va évoluer les semaines qui suivent.
Le coordinateur du Projet ARCH Andrea Remuzzi : “Nous avons jusqu‘à présent réussi à prédire les flux sanguins de manière très précise : il y a à peine 15 % de différence entre notre prévision et le véritable flux sanguin tel que le montre l’opération. Mais cette précision peut encore être améliorée. Et pour cela nous allons devoir augmenter le nombre de données cliniques”.
Anna Caroli travaille également sur le projet : “Nous allons pouvoir améliorer nos calculs de deux manières. Concernant le système en lui-même, les ultrasons mesurent la vitesse sanguine en un seul point du système vasculaire. Mais à l’avenir nous pourront mesurer ce flux sur différents points. D’au autre côté, nous pourrons fournir des données encore plus précise rendant ainsi plus complexes les modèles mathématiques existants.”
Selon les chercheurs, il ne s’agit que du premier pas. A termes ils espèrent pouvoir fournir au chirurgiens des données extrêmement précises qui permettront de préparer au mieux des opérations chirurgicales sur des organes humains très fragiles.
“Cette technologie va permettre d’améliorer la pratique chirurgicale des systèmes vasculaires pour le cœur, le cerveau et partout ailleurs dans le corps humain.
Les chirurgiens pourront prévoir ce qu’il faut faire si les vaisseaux sanguins sont altérés. Ils sauront, avant l’opération chirurgicale s’ils doivent effectuer un pontage, ou une reconstruction du vaisseau sanguin ou si une prothèse est nécessaire”, termine Andrea Remuzzi.
tagURLhttp://www.passport-liver.eu
tagURLhttp://www.vph-arch.eu